脳微小出血とは?MRIの黒い点の意味・原因・治療・薬の注意点【専門医解説】
60秒でわかる脳微小出血
- 脳微小出血は、MRIで見つかる小さな出血の跡です。頭痛の検査や脳ドックで偶然見つかることもあります。
- 大切なのは「数」と「場所」です。脳の深い部分か、表面寄りかで原因の考え方が変わります。
- いちばん大切な対策は血圧管理です。減塩、運動、禁煙、睡眠の見直しが将来の脳卒中予防につながります。
- 薬は自己判断でやめません。急な麻痺・ろれつ障害・激しい頭痛があるときは、早めに医療機関へご相談ください。
まず知りたいことから読めます
脳ドックや、片頭痛・頭痛の検査で受けたMRIで「脳微小出血」や「微小出血」と書かれると、不安になる方が多いです。 とくに「どのくらい心配なのか」「薬を続けてよいのか」「次に何をすればよいのか」は、早めに整理したいポイントです。
脳微小出血は、特殊なMRI撮影法で見つかるごく小さな出血の跡です。 多くは今すぐ救急治療が必要な所見ではありませんが、脳の細い血管に負担がかかっているサインとして考えます。
大切なのは、数と場所、ほかのMRI所見、飲んでいる薬をまとめて見て、 「いま優先して整えること」を決めることです。多くの場合、まず見直す中心は血圧です。
※他院のMRI画像やレポートをお持ちの方は、そのままご予約いただけます
微小出血だけでなく、白質病変やラクナを含めて脳全体の状態をまとめて確認したい方は、 認知症・脳卒中ドック(脳ドック)の内容 もご覧ください。
脳ドックと外来、どちらを選ぶ? — 迷ったときの目安
- 検査からまとめて評価したい方:脳ドックで微小出血+白質病変+ラクナの全体像を確認します。
- すでにMRI結果がある方:場所(深い部分 / 表面寄り)と数、血圧・生活・薬の優先順位を整理します。
- まだ詳しい評価を受けていない方:まずは脳ドックを検討しやすい流れです。
脳微小出血とは? — MRIの「黒い点」の意味
結論脳微小出血は、MRIで見える「ごく小さな出血の跡」で、脳の細い血管が傷んでいることを示すサインです。多くは無症状ですが、将来のリスク管理のきっかけになります。
- 特殊なMRI撮影法(T2*やSWIと呼ばれます)で「小さな黒い点」として見つかります。
- 多くは無症状で偶然見つかります(だからこそ、血圧や生活を見直すサインになります)。
- 数だけでなく、場所(脳の深い部分か、表面寄りか)が原因推定と将来リスク評価の手がかりになります。
脳微小出血のMRI検査 — T2*(T2スター)・SWIで黒い点が見える理由
結論微小出血はT2*(T2スター)やSWIという特殊なMRI撮影法で見つかりやすく、通常のMRIだけでは見えないことがあります。
- T2*(T2スター)は、微小出血を見つける基本の撮り方です。
- SWIは、より見つけやすいことがあり、前回より「増えた」と見える理由になることもあります。
- 血管の断面や石灰化など、似たように見える黒い点もあるため、画像の読み分けが大切です。

詳しく読む(T2*・SWI・FLAIRの違いを表で整理)
過去の出血の跡に残った色素(ヘモジデリン)が磁気に反応するため、T2*やSWIで黒く見えます。
同じMRIでも、撮り方(シーケンス)によって見え方が変わるため、レポートに「T2*で低信号」「磁化率変化(susceptibility)」などと書かれることがあります。[1][2]
| 検査/シーケンス | 微小出血の見え方 | ポイント(患者さん向け) |
|---|---|---|
| T2*(T2スター/GRE) | 小さな黒い点(低信号)として見えます。 | 微小出血評価の基本。検査機器や条件で見え方が変わることがあります。[1] |
| SWI | より目立って見えることがあり、検出感度が高い傾向があります。 | 「以前は指摘されなかったのに増えた?」の背景に、撮り方の違いがあることも。[2] |
| FLAIR / T2強調 | 微小出血は見えにくいことがあります(白質高信号の評価向き)。 | 白質高信号(慢性虚血性変化)とセットで評価されることが多いです。[1] |
| CT | 微小出血は原則として分かりにくいことが多いです。 | 一方で石灰化はCTで見分けやすい場合があり、鑑別に役立つことがあります。 |
「増えた?」と感じたときのチェックポイント
- 前回は特殊な撮影法が使われていなかった/今回はより感度の高い撮り方が追加されている。
- MRI装置の性能が上がった、撮影の細かさが変わった。
- 本当に増えたかは、同条件での比較や、同じ医師による読影で判断すると安心です。[2]
MRIレポートの読み方 — 「微小出血」「ヘモジデリン沈着」とは?
結論「微小出血」「ヘモジデリン沈着」「磁化率変化」などは、似た現象を別の言葉で表していることがあります。大事なのは用語そのものより、「どこに」「いくつくらい」「ほかに何があるか」です。
- レポートの言葉そのものより、どの撮り方で見えているかを確認します。
- 場所(深い部分 / 表面寄り)と数が、原因や薬の考え方の手がかりになります。
- 判断に迷うときは、画像(DICOM)を持参して脳神経内科で相談するのが確実です。
詳しく読む(表で整理)
| 表現(例) | 患者さん向けの意味(目安) | 次に確認したいこと |
|---|---|---|
| 微小出血(CMB) | T2*やSWIで見える“小さな黒点”。小さな出血の跡を示唆します。[1] | 数・場所(深部/脳葉)、併存所見(白質高信号/ラクナ) |
| ヘモジデリン沈着 | 古い出血由来の色素が残った状態を示唆します。 | 同じく数・場所。過去画像との比較 |
| 磁化率変化(susceptibility) | SWIなどで“黒く見える性質”。微小出血や石灰化、静脈などが関与することがあります。[2] | 鑑別(血管断面/石灰化など) |
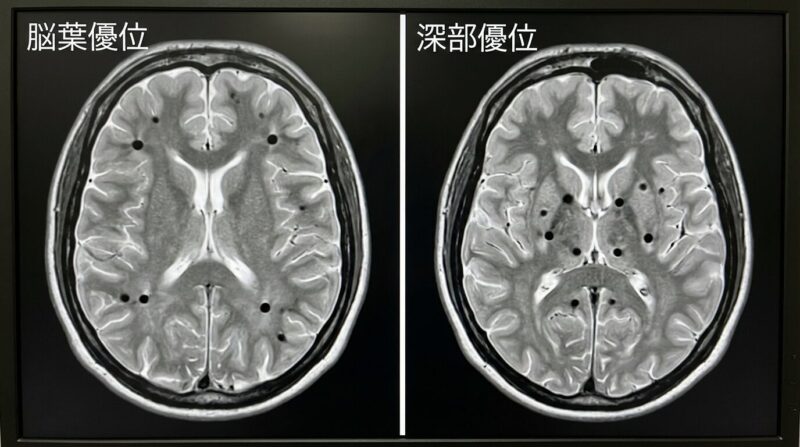
| 脳葉優位(lobar) | 大脳の表面寄り(脳葉)に多いパターン。CAAが関与することがあります。[4] | 脳アミロイド血管症(CAA)に関連する所見がないか |
| 深部優位(deep) | 脳の深い部分(基底核・視床・脳幹など)に多いパターン。高血圧が原因のことが多いです。[3] | 家庭血圧の評価・降圧の最適化 |
脳微小出血はどのくらい心配? — まず不安を整理
結論微小出血が1つ見つかっただけで、すぐ重い病気というわけではありません。ただし、数が多い、脳の表面寄りに多い、ほかのMRI所見もある場合は、将来の脳卒中予防をより丁寧に考えます。
- まずは場所(脳の深い部分か、表面寄りか)を確認します。
- 次に、白い部分(白質高信号)や小さな脳梗塞の跡(ラクナ)など、ほかの所見もあわせて確認します。
- 薬(アスピリン・抗凝固薬)の判断は、病気の目的に応じて個別に行います。
詳しく読む(レポート表現と、相談の優先順位の目安)
レポートには「少数」「散在」「多発」「脳葉優位」などの表現が出てきます。ここでは患者さん向けに、 一般的な意味合いと“次に何を確認するか”を整理します(診断ではありません)。[3]
| レポート表現(例) | 一般的な意味合い(目安) | 次に優先したいこと |
|---|---|---|
| 少数/散在 | 点状が少数みられる状態。無症状で偶然見つかることが多いです。 | 家庭血圧・喫煙・糖代謝などリスク因子の確認。まずは血圧が最優先になりやすいです。[8] |
| 複数/多発 | 複数の小血管病マーカー(白質高信号・ラクナなど)が併存することがあります。[1] | 血圧・生活習慣の“優先順位づけ”+必要なら薬の最適化を相談。 |
| 脳葉優位(lobar) | CAA(脳アミロイド血管症)を示唆することがあります。[4] | 出血リスクを踏まえ、血液サラサラの薬の扱いを含めて主治医と相談。[5] |
| 深部優位(deep) | 高血圧性の小血管障害と関連しやすいパターン。[3] | 家庭血圧の把握→目標設定→降圧の最適化。[8] |
| 血液サラサラの薬を飲んでいる | 脳梗塞予防と脳出血リスクのバランスが重要になります。 | 自己判断で中止せず、目的(心房細動/冠動脈疾患など)を整理して相談。[6] |
脳微小出血の原因 — 高血圧による血管の傷みと脳アミロイド血管症(CAA)
結論脳微小出血の原因は「高血圧による血管の傷み」と「脳アミロイド血管症(CAA)」が代表で、場所(脳の深い部分か、表面寄りか)が手がかりになります。
- 脳の深い部分に多い場合は、高血圧による血管の傷みが背景のことが多いです。
- 脳の表面寄りに多い場合は、脳アミロイド血管症(CAA)が関係することがあります。
- まれに外傷や血管奇形など別の原因もあり、画像の特徴と症状で見分けます。脳卒中全体の解説も参考にしてください。
詳しく読む(原因別に“起こりやすい場所”を表で整理)
微小出血は脳の細い血管の病気の一部として扱われます。原因の推定には、微小出血の「分布」が重要です。[1][4]
| 原因(推定) | 微小出血の分布(例) | 併存しやすい所見(例) | 次に確認したいこと |
|---|---|---|---|
| 高血圧による血管の傷み | 深部(基底核・視床・脳幹)や小脳に多い傾向 | 白質高信号、ラクナ、深部微小出血など[1] | 家庭血圧・減塩・降圧治療の最適化[8] |
| CAA(脳アミロイド血管症) | 脳葉(皮質・皮質下)優位 | 脳の表面に鉄が沈着する所見(皮質表在性鉄沈着)などを伴うことがあります[4] | 出血リスクを踏まえた薬の見直し(血液サラサラの薬など)[5] |
| その他(鑑別が必要) | 分布が非典型/単発のことも | 血管奇形、海綿状血管腫、外傷後変化など | 画像の特徴(形・周囲変化)と症状から追加検査を検討 |
脳アミロイド血管症(CAA)を疑う所見の評価には、国際的な診断基準(Boston criteria)が用いられます。[4] ただし、これは画像所見を“型”として整理する枠組みで、最終的な判断は臨床症状や他の所見と合わせて行います。
数と場所で何が違う? — 深い部分か、表面寄りか
結論微小出血は「どこにあるか」で背景や注意点が変わります。血圧を特に丁寧にみるべきか、薬の相談を優先すべきかの目安になります。
- 脳の深い部分に多い場合は、まず血圧管理が大切です。
- 表面寄りに多い場合は、出血しやすさを踏まえて薬の相談が重要です。
- 深い部分と表面寄りが混ざる場合は、ほかのMRI所見も合わせて総合的に考えます。
詳しく読む(パターン別の整理表)
この分類は、あくまで“考え方”の整理です。個々の患者さんでは年齢、血圧、既往歴、併存所見により判断が変わります。
脳微小出血の症状と受診の目安 — 無症状でも注意すべきこと
結論微小出血そのものは無症状で見つかることが多いです。一方、急な麻痺・ろれつ障害・激しい頭痛は別の緊急の病気も考えて早めに受診します。
- 多くは症状がなく、脳ドックや頭痛(片頭痛)の検査で偶然見つかります。
- ふらつきやもの忘れがあるときは、白質高信号やラクナなど他の所見も合わせてみます。
- 急な神経症状がある場合は、このページを読んで様子を見るのではなく、早めの受診を優先します。
詳しく読む(救急の目安・よくある質問)
この症状は救急(迷う場合は早めに医療機関へ)
- 突然の片側の手足の麻痺・しびれ
- 言葉が出ない/ろれつが回らない
- 突然の激しい頭痛(今までで一番強い頭痛)
- 意識がぼんやりする、けいれん
- 急に片目が見えにくい、視野が欠ける
※微小出血の所見があること自体よりも、“いま起きている症状”を優先して対応します。
微小出血は、多くの場合、症状がない段階で偶然見つかります。そのため、症状の有無で“安心/危険”を決めるのではなく、 血圧・生活習慣・薬の目的を整理し、将来のリスクを下げる対策を組み立てることが重要です。[3]
脳微小出血は治る?消える? — 目標は「これ以上増やさない」こと
結論微小出血の跡を直接消す治療は一般的ではありません。目標は、これ以上増やさず、将来の脳卒中リスクを下げることです。
- ゴールは「MRIの黒い点を消す」ではなく、将来の脳卒中や認知機能低下を防ぐことです。
- そのために最も効果が高いのは血圧管理。次に禁煙・運動・睡眠です。
- 経過観察の間隔は個別に決めます(FAQ Q7も参考にしてください)。
詳しく読む(よくある“次の不安”への答え)
微小出血は、脳小血管の傷みを反映する“マーカー”と考えられています。[1] そのため「微小出血がある=すぐに治療で消す」というより、 血管の負担(血圧・喫煙・糖代謝など)を減らし、増やさない方向へ進めるのが現実的で効果的です。
脳微小出血を放置するとどうなる? — 将来リスクの考え方
結論放置してもすぐ症状が出るとは限りませんが、将来の脳出血や脳梗塞のリスクを考えるきっかけになる所見です。見つかった時点で、血圧や薬を整理しておく価値があります。
詳しく読む(リスクの整理表:何をどう下げる?)
微小出血の意義は、「今すぐ危険」よりも「将来リスクを見える化するサイン」と捉えると理解しやすいです。[3] 以下は、患者さん向けの“考え方の整理”です(診断ではありません)。
とくに血液をサラサラにする薬を飲んでいる方では、微小出血が将来の脳出血リスクの目安として役立つ可能性が報告されています。[6] 一方、血液サラサラの薬(アスピリンや抗凝固薬など)は脳梗塞や心筋梗塞の予防に重要な薬でもあるため、大切なのは「やめる・続ける」ではなく、「薬の目的とメリット・デメリットを整理する」ことです。[5]
微小出血だけでなく、脳全体の状態と将来のリスクをまとめて確認したい方へ
認知症・脳卒中ドックでは、3テスラMRI・リスク採血・認知機能評価を組み合わせて全体像を確認し、 専門医面談で次の一歩を整理します。ホルター心電図はコースにより追加されます。
脳微小出血の治療と対策 — 血圧管理を中心にできること
結論対策の中心は血圧管理です。薬だけでなく、減塩・運動・禁煙・睡眠を続けやすい形で整えることが大切です。
- いちばん優先しやすいのは家庭血圧の把握です。
- 生活習慣は全部を一度に変えるより、続けられる一歩から始めます。
- 必要に応じて降圧薬などを調整し、脳卒中全体の予防につなげます。
詳しく読む(優先順位・3ステップ・今日から3つだけ)
微小出血は脳の細い血管の傷みの一部として管理します。[1] 「全部変える」より、「続く形」で血圧と生活を整えることが近道です。
脳微小出血と言われた方の「3ステップ」
STEP 1 画像と状況をそろえる
MRIレポートと画像データ(可能ならDICOM)を準備。血液サラサラの薬など服薬内容もメモします。
STEP 2 家庭血圧を把握する
朝・就寝前に1週間測定し、平均を確認。家庭血圧の測り方と目標値も参考にしてください。
STEP 3 続く対策を始める
減塩・運動・禁煙・睡眠を「できる一歩」から。必要に応じ薬を最適化します。
対策の優先順位(目安)
- 家庭血圧を測って“現状の把握” → 目標設定(必要なら降圧薬の調整)[8]
- 禁煙・減酒(できるところから)
- 運動・睡眠・体重・食事(減塩)を少しずつ改善する
今日からできる3つだけ(まずこれで十分)
- 家庭血圧を朝・夜に1週間測ってメモする
―― 医師が“判断”しやすくなり、必要な介入が早く決まります。 - 減塩:汁物を飲み干さない/外食の汁は残す日を増やす
―― まずは「行動1つ」でOKです。 - 薬(アスピリン・抗凝固薬など)は自己判断で中止しない
―― 目的(心房細動、冠動脈疾患など)を整理して主治医と相談します。[5]
脳微小出血とアスピリン・抗凝固薬 — 薬は続けてよい?
結論微小出血があるときの薬は、「脳梗塞予防のメリット」と「出血のリスク」を比べて個別に判断します。自己判断で中止しないことが最重要です。
- 微小出血だけを理由に、アスピリンなどの血液サラサラの薬を新しく始めることは通常勧められていません。
- 血液をサラサラにする薬(抗凝固薬)を飲んでいる方では、微小出血が脳出血リスクと関連する可能性が研究で示されています。
- ただし、薬をやめるリスクもあるため、必ず主治医と相談します。
詳しく読む(薬の種類別:考え方の整理表)
微小出血は、薬の“可否”を一律に決める所見ではありません。ガイドラインや研究は、最終的に「個別化」を強調しています。[5]
| 薬のタイプ | 何のために飲む薬? | 微小出血があるときのポイント |
|---|---|---|
| 血液サラサラの薬(抗血小板薬) アスピリン、クロピドグレルなど |
脳梗塞や心筋梗塞を防ぐために飲みます。 | 薬の目的(持病)が最優先。微小出血だけで新しく始めることは通常勧められません。自己判断でやめないでください。[10] |
| 血液をサラサラにする薬(抗凝固薬) ワルファリン、DOAC(アピキサバン等) |
心房細動などによる脳梗塞を防ぐために飲みます。 | 微小出血は出血リスクの目安になりますが、薬をやめるリスクも大きいため、必ず医師と相談します。[6] |
| 血圧を下げる薬 ARB、カルシウム拮抗薬、利尿薬など |
血圧を正常に保ち、脳卒中全体を防ぎます。 | 微小出血対策の土台。家庭血圧を測りながら最適化します。[8] |
早めに相談したいケース(目安)
脳微小出血と白質病変(白い部分)・ラクナ梗塞の関係
結論微小出血は、白い部分(白質高信号)や小さな脳梗塞の跡(ラクナ)と並ぶ、脳の細い血管の傷みを示すサインです。複数の所見があるほど、総合的な管理の価値が高まります。
- 微小出血は、白い部分(白質高信号)やラクナとセットで評価されることが多いです。
- 対策の核は共通しており、血圧・禁煙・代謝の管理が中心です。
- 関連ページ(ハブ):慢性虚血性変化(白質高信号)・大脳白質病変
詳しく読む(脳の細い血管の傷み全体として理解する)
国際的な基準では、脳の細い血管の傷みを示すMRI所見として、白い部分(白質高信号)、小さな脳梗塞の跡(ラクナ)、微小出血などがまとめて整理されています。[1] 微小出血だけを切り離して考えるより、脳全体の“血管のコンディション”として理解すると、次にやること(血圧管理・生活習慣)が明確になります。
セルフチェック — 次に何を優先する?
結論チェックの数で危険度を断定するのではなく、「次に何を優先するか」を整理するためのメモです(診断ではありません)。
- まず家庭血圧と服薬(血液サラサラの薬)を確認すると方針が立てやすいです。
- 脳葉型や多発などがある場合は、早めに相談する価値があります。
- 当院では画像・健診結果・生活をまとめて、継続できる対策に落とし込みます。
セルフチェック(チェックボックス式)
※診断ではありません/「次に相談すべきテーマ」を整理するためのチェックです
チェック結果(目安)
未選択| 「該当」0個各項目にチェックを入れると、ここに“優先ポイント”の目安が表示されます(診断ではありません)。
優先ポイント(目安)
- —
次におすすめの進め方(目的別)
※この表示は医療的診断ではなく、相談の進め方の目安です。症状がある場合は早めに医療機関へご相談ください。
受診を考えている方へ
このページをご覧になって、
「MRIで微小出血と言われたが、どの程度心配すればよいか知りたい」
「アスピリンや抗凝固薬を続けてよいか相談したい」
「血圧や生活をどこまで見直せばよいか整理したい」
と感じられた方は、どうぞ一度ご相談ください。
吉祥寺駅から徒歩1分の当院で、脳神経内科専門医/総合内科専門医が現在の状態を丁寧に評価し、
将来のリスクや今後の対策について分かりやすくご説明いたします。
受診時にあるとスムーズです
- MRI画像データ(CD-ROM・画像共有URLなど)または検査レポート
- お薬手帳、または飲んでいる薬の一覧
- 家庭血圧の記録(あれば1週間分)
- 健診結果・採血結果(あれば)
「将来のリスクを数値で知りたい」方へ — 認知症・脳卒中ドック
微小出血を指摘された今は、脳全体の状態と将来の脳卒中・認知症リスクをまとめて確認するよいタイミングです。 3テスラMRI・リスク採血・認知機能評価を組み合わせ、専門医面談で次の一歩を整理します。ホルター心電図はコースにより追加されます。 認知症・脳卒中ドック(脳ドック) もご検討ください。
認知症・脳卒中ドック(脳ドック)の内容を見る※症状(麻痺・言語障害・激しい頭痛など)がある場合は、予約を待たずに早めに医療機関へご相談ください。
よくある質問(FAQ)
Q1.「微小出血」と「脳微小出血(CMB)」は同じですか?
A:多くの場合、同じ意味で用いられます。MRI(T2*やSWI)で見える小さな低信号(黒点)として記載される所見です。[1]
Q2.微小出血は“今も出血している”のですか?
A:多くは過去の出血の“跡”として検出されます。ただし、臨床状況や画像所見によって判断が異なるため、気になる場合は脳神経内科で画像を確認します。[2]
Q3.微小出血があると脳出血になりやすいですか?
A:研究では、微小出血の存在・負荷が脳出血リスクと関連する傾向が示されています。[3][5] ただし「必ず脳出血になる」という意味ではなく、血圧管理などでリスクを下げる余地があります。
Q4.アスピリンはやめた方がいいですか?
A:自己判断で中止しないでください。アスピリンは脳梗塞や心筋梗塞の予防に重要な場合があります。 微小出血がある場合は、出血リスクも含めて“目的別に”主治医と相談して判断します。[5][7] 当院でも微小出血を踏まえた薬の整理をお手伝いしています。受診の相談はこちら
Q5.抗凝固薬(ワルファリン/DOAC)は続けてよいですか?
A:心房細動などの脳梗塞予防が目的の場合、薬の利益が大きいことがあります。 一方で微小出血は出血リスクと関連する可能性が示されており、個別評価が必要です(例:CROMIS-2)。[6] 自己判断で中止せず、主治医と相談してください。 当院での相談はこちら
Q6.運動や仕事は制限した方がよいですか?
A:多くの場合、微小出血だけを理由に厳しい制限は不要です。むしろ運動は血圧や代謝に良い影響があります。 ただし、ふらつきや転倒リスクがある場合は運動内容を調整してください。
Q7.どのくらいの間隔で経過観察しますか?
A:数・分布・併存所見・薬の状況・症状に応じて個別に決めます。画像の再検査は臨床的必要性に応じて判断します。
Q8.遠方に住んでいます。まずは何科を受診すればよいですか?
A:「脳神経内科(神経内科)」が第一候補です。見つからない場合は脳神経外科や総合内科からスタートし、必要に応じて紹介を受ける方法があります。MRIの画像データを持参すると評価が進みやすいです。
Q9.片頭痛の検査で偶然見つかった場合も心配ですか?
A:片頭痛や頭痛の検査でMRIを撮ったときに、微小出血が偶然見つかることがあります。多くは今すぐ緊急治療が必要な所見ではありませんが、数や場所、血圧、飲んでいる薬を整理しておくと安心です。いつもと違う強い頭痛、麻痺、ろれつ障害がある場合は別問題として早めに受診してください。
Q10.脳ドックと通常の外来受診、どちらがよいですか?
A:すでに他院のMRI結果をお持ちで、その結果をもとに薬や生活習慣を相談したい方は外来がスムーズです。一方、「微小出血だけでなく脳全体の状態を最新の検査で確認したい」「将来の脳卒中や認知症のリスクを総合的に知りたい」という方には、 認知症・脳卒中ドック(脳ドック) がおすすめです。

この記事の監修者
院長 大﨑 雅央(Masao Osaki)
吉祥寺おおさき内科・脳神経内科
日本神経学会 神経内科専門医/日本内科学会 総合内科専門医
参考文献
参考文献を開く/閉じる
- [1] Wardlaw JM, et al. Neuroimaging standards for research into small vessel disease (STRIVE). Lancet Neurol. 2013;12(8):822–838. PubMed
- [2] Duering M, et al. Neuroimaging standards for research into small vessel disease — advances since 2013. Lancet Neurol. 2023;22(7):602–618. PubMed
- [3] Debette S, et al. Clinical Significance of MRI Markers of Vascular Brain Injury. JAMA Neurol. 2019. JAMA Network
- [4] Charidimou A, et al. The Boston criteria version 2.0 for cerebral amyloid angiopathy. Lancet Neurol. 2022. PubMed
- [5] Greenberg SM, et al. 2022 Guideline for the Management of Patients With Spontaneous Intracerebral Hemorrhage. Stroke. 2022. AHA/ASA
- [6] Wilson D, et al. CROMIS-2: cerebral microbleeds and intracranial haemorrhage risk in patients anticoagulated for atrial fibrillation after stroke/TIA. Lancet Neurol. 2018. PubMed(検索)
- [7] Al-Shahi Salman R, et al. RESTART trial: effects of antiplatelet therapy after intracerebral haemorrhage. Lancet. 2019. PubMed(検索)
- [8] SPRINT Research Group. A randomized trial of intensive versus standard blood-pressure control. N Engl J Med. 2015;373:2103–2116. PubMed
- [9] Nasrallah IM, et al. Intensive vs Standard Blood Pressure Control and White Matter Lesion Progression (SPRINT-MIND MRI). JAMA. 2019. PMC
- [10] Smith EE, et al. Prevention of Stroke in Patients With Silent Cerebrovascular Disease. Stroke. 2017. AHA/ASA
